
私共が全国の医療機関と日々コンタクトを取っていますと、精神科医と精神保健指定医というワードはセットで多く出てきます。
精神科医の登竜門とも言える精神保健指定医という国家資格については、今後精神科を専攻しようとお考えの研修医の方、また精神保健指定医の取得を考えている先生方でしたら、取得までのベターなルートや難易度について気にされるのではないでしょうか?
実際、私共【精神科医の転職相談室】にも指定医取得についてのご相談やお問い合わせは多数です。
取得方法についてご存知の先生は多いのですが、「取得までの確実で最短のルートや注意すべき点などを教えてほしい!」といった内容を多数いただいております。
そこで今回は指定医の取得について、よりベターな方法や留意すべきポイントについて解説をさせていただきます。
精神保健指定医とは?
既にご存知の先生は多いかと思いますが、精神保健指定医は病院での業務の際、措置入院、医療保護入院、退院制限などの判定や診察を行なう際に必要な国家資格となります。
また、身体拘束や保護室への隔離などの患者様の行動制限を行う際にも、特定医師や非指定医の先生よりも法的な権限が強くなります。
厚生労働省のホームページでは、精神保健指定医について以下の記載があります。
◎ 精神保健指定医制度は昭和62年の精神衛生法改正(精神保健法の成立)により創設された。
◎ 精神科医療においては、本人の意思によらない入院や、一定の行動制限を行う事があるため、これらの業務を行う医師は、患者の人権にも十分に配慮した医療を行うに必要な資質を備えている必要がある。
そのため、一定の精神科実務経験を有し、法律等に関する研修を終了した医師のうちから、厚生労働大臣が「精神保健指定医」を指定し、これらの業務を行わせることとしたものである。
⇒厚生労働省「精神保健指定医とは」引用
また精神科医として、精神保健指定医であるという事は、精神科臨床の経験を一通り積んでおり、さまざまな症例の患者様に対して向き合える医師という事にもなります。
実際に、精神単科病院や精神科病棟を持つ病院での指定医の配置や体制は、様々な精神療法を行う上で必須であり、診療報酬にダイレクトに影響する部分です。
よってそのような病院にとっては指定医の採用・確保は必須なのです。
今後も診療報酬の改定の度に、病院内での指定医の体制や配置条件は病院の収益に大きな影響を与えていく事は間違いありません。
精神保健指定医の取得に向けて
では、指定医の取得に向けて重要なポイントを解説していきます。
まず基本的な事として、指定医取得には最低でも5年以上の臨床経験のうち、常勤として3年以上の精神科経験が必要です。(厚生労働省「精神保健指定医の新規申請について」参照)
また指定医の取得制度が、2019年7月1日以降のケースレポート申請より新制度に切り替わったという事は、指定医取得の本質を知る上でも知っておく必要があります。
以前の指定医取得の流れとは違いがある為、まず内容を把握しなければなりません。
指定医取得の制度変更
上記の通り、2019年7月1日以降の指定医取得のケースレポート申請から、新制度となっています。
これは2015年に発覚した指定医の不正取得を発端に、その後の不正取得も発覚した事実から、再発防止と指定医の資質確保の観点からの変更となっています。
ではどのような点が変更になったかと言いますと、大枠は以下の通りです。

⇒詳細は厚生労働省の「精神保健指定医の指定に関する要件・実施方法等の見直しについて」を参照
指定医の取得の難易度
では指定医の取得の難易度はどうなのでしょうか?
このあたりの観点は様々ですが、これまで多くの精神科の先生方と全国の急性期病院からの情報を基に弊社の観点をお伝えしたいと思います。
まず旧制度についてですが、焦点は「8症例の必要症例を全て集められるのか?」「ケースレポートを正しい様式で作成できるか?」でした。
特に児童思春期症例や症状性を含む器質性精神障害、またエリアによって措置入院は集めるのに苦労する先生は多かったはずです。
その後無事に集める事ができた後は、既に指定医をお持ちの先生や院長先生にケースレポートの添削をしてもらい、提出と流れになります。
では新制度(現行の制度)というと、児童思春期の症例は必須ではなくなり、ケースレポート申請に必要な症例は5症例に減りました。
つまり、これまで指定医取得に必要な症例が来なかった病院でも、現行の制度は必要症例が揃う可能性が高まったという事になります。
旧制度の焦点を考えると一見、指定医の取得のハードルは下がったように思います。
実際に全国の精神単科病院とコンタクトを取っていても、病院の採用担当者からは「必要症例が減った事で当院でも指定医の取得はできます。」という声を聞く事があります。
しかし上記のそもそも現行の制度になった理由を振り返ってみて下さい。
「指定医の不正取得の再発防止と指定医の資質確保」が現行の制度となった理由です。
つまり難易度が下がってしまっては、本末転倒なのです。
現行の制度はレポート審査と口頭審問の二段階審査になっており、ポイントは口頭試問です。
先生の人柄を初め、指定医として必要な知識や既に申請をしているケースレポートの内容の確認が行われます。
また最近の情報では、ケースレポートの内容以外の症例内容についても質疑応答があり、指定医として知識不足という評価となった先生は、合格を見送られてしまっています。
つまり、現行の制度のケースレポートは5症例のみではあるが「指定医の取得までは5症例だけの経験を積めば良い。」「指導医の先生方の指導を仰ぎながらレポートさえ作成すれば良い。」という事ではなく、旧制度の時と同様に多くの症例を経験し、知識を深める必要があるという事になります。

旧制度では、指導医の先生に指導を仰ぎつつ時間を掛けてケースレポートを作成する事が可能でしたが、現行の制度では口頭試問の導入によって、当たり前ではありますが、先生方一人ひとりがしっかりとした法的な事を含む知識を身に付ける事と幅広い症例のご経験を積む事が必要という事です。
ただ実際に現行の制度において指定医の取得をなさった複数の先生方から、「口頭試問はそれほど難しいものではない。」とのお声も頂いています。(近年の口頭試問のパス率は9割以上というデータもあります。)
これらの観点から指定医取得の難易度については、僭越ながら「レポート審査のみで完結する訳ではない為、柔軟性は求められるようになったが、決して難易度が著しく上昇したという訳ではなく、しっかりと本来積むべき経験と精神保健福祉法のアップデートも含めた知識を身に付ける事ができる環境であればパスできる。」というのが弊社の判断です。
どのような病院で症例を集めた方が良いのか?
では次に、どのような病院で経験を積むのが、よりベターなのか?
についてお伝えしたいと思います。
上記のように、これまで指定医取得の8症例が集まらなかった病院であっても、5症例であれば集まる可能性は高くなりました。
この点だけ見ると、指定医取得ができる病院は増えたように思います。
しかし、精神科の経験値という観点ではどうでしょうか?
医師の体制がある程度整った、急性期病院であればあるほど良いという事が言えます。
また急性期病院の多くは、過去の指定医取得実績も豊富であり、精神科未経験の先生方を一から指導した経験がある為、病院としてそのような風土もあります。
指導医の先生から指導を受けながら、徐々に経験を積めるような環境となっているケースが多いです。
また現行の制度の口頭試問では、ケースレポート以外の症例などの指定医に必要な知識についても試される可能性は高いです。
上記でも触れたように、ケースレポートは精神科経験の一部を証明するに過ぎない為、旧制度の時と同様に幅広い疾患・症例のある急性期病院が、よりベターな病院であると言えます。
ケースレポートの必要症例という観点では、新制度により該当病院は増えましたが、経験値や指導体制の観点では、旧制度の時に取得実績のある病院の方が良いという事が言えます。
つまり、結局これまでの旧制度の際に評価のあった病院が良いというのが弊社の判断です。
指定医の取得に向けての注意ポイント
どのような病院を選ぶのが良いかをお伝えしてきましたが、もう少し掘り下げていきます。
実は指定医の取得に向けては、注意するべきポイントがあります。

弊社で過去10年内に、各精神科病院と実際に指定医を目指している先生方とのやり取りによって判明している事がありますので、ここではその中から一部をご紹介します。
これらのポイントも押さえておくことで、指定医の取得の確度は上げられます。
■病棟医制 / 主治医制なのか
>病棟医制では「指定医の取得を目指しているのに、慢性期病棟の担当になってしまった・・・。」「慢性期病棟担当で、指定医に必要な急性期の患者様を診ることができていない・・・。」という事が起こりえます。
指定医の取得は様々な症例を診れる主治医制がベターです。
■指導体制に余裕があるか
>「スーパー救急病棟のある急性期病院に入ったのに、症例は来るが皆忙しすぎて、自分はほったらかし状態・・・。」「指導医の先生が少ない為、聞きたいことがあってもすぐには捕まらない・・・。」という事が起こりえます。
指導医の先生が何名いて、指導してもらえるような風土があるかどうかをチェックしておくべきです。
■過去の取得実績が豊富で合格率が高いかどうか
>「指定医の症例はあるようだが、過去に自院で取得した先生方が少ない・・・。」「ケースレポートの添削が曖昧で不安・・・。」という事が起こりえます。
特に精神保健福祉法は改正される事もありますので、指導医の先生方の知識アップデートが必要不可欠です。
「過去に後期研修から取得した先生が多数いる。」「転科をして取得をした先生が多数いる。」「申請後に落ちた先生はこれまでほとんどいない。」という病院であれば、取得までのポイントを押さえていたり、サポートする風土がある可能性が高いです。
■安易に「指定医の取得可能」という言葉を信じすぎない
>過去に指定医の取得実績があっても、他院である程度経験のある先生が転職して、(症例を途中から集めて)たまたま取得できたのかもしれません。
「指定医の取得はできると聞いていたのにゼロからは難しい・・・。」という事が起こりえます。
病院側や転職コンサルタントが言う「指定医取得が可能」という言葉の根拠をしっかりと確認する必要があります。
以上は一部ですが、これらのポイントについても、指定医の取得に向けては重要なチェックポイントとなります。
また指定医の取得ばかりを考えていると、どうしても「症例…症例…」となりがちですが、最短で目指す場合であっても3年間で集めれば良い、という考え方もあります。
(指定医取得には、最低でも5年以上の臨床経験のうち、常勤として3年以上の精神科経験が必要な為。)
症例を集める事も大事なのですが、上記の口頭試問の件もありますので、精神科医としてまずは3年間じっくり経験値を積むという事も非常に重要と言えます。
僭越ながら、焦らずにじっくり目の前の患者様に向き合う事が、精神保健指定医までの最短距離なのかもしれません。
指定医取得に向けて注意するべきポイントは、上記以外にもレポートの書き方の注意点など多数あるのですが、もし今後指定医の取得をお考えの先生は下記よりお気軽にご相談ください。
精神科専門コンサルタントに「指定医が取得可能な病院求人」を依頼・相談する
【完全無料】

精神保健指定医の取得後のキャリアについて
ここまで指定医の取得について解説してきましたが、ここからは指定医取得後のキャリアについてお伝えしたいと思います。
指定医を取得後にはどのようなキャリアを目指す先生が多いのか、これまで弊社にご相談・お問い合わせにいらした先生方のその後のキャリアを紹介します。
まずは指定医取得後の先生方のご希望としては、以下の通りです。
■給与を重視した転職がしたい。
■サブスペシャリティを付けたい。やりたい医療を優先したい。(例:電気痙攣療法を行いたい。認知症の患者様を診たい。児童思春期外来をやりたい。…etc)
■将来の開業に向けて、クリニックで雇われ院長職経験を積みたい。
■勤務形態(週4日・当直なし等)や交通アクセスが良い等、QOLを重視した勤務がしたい。
■これまで経験値で薄い分の強化をしたい。(児童思春期の症例…etc)
■勤務内容が今までより緩く、しかも給与条件の上がる地方の病院で働いてみたい。
■家族の介護の為、非常勤の掛け持ち勤務をしたい。
…etc
キャリアップの方法については以下の記事でも紹介をしております。
指定医取得を一区切りとして、その後ご自身の希望にあった転職先を探す先生方は多く、実際に「指定医の取得ができたタイミングで転職を考える」という先生が多いというデータもあります。
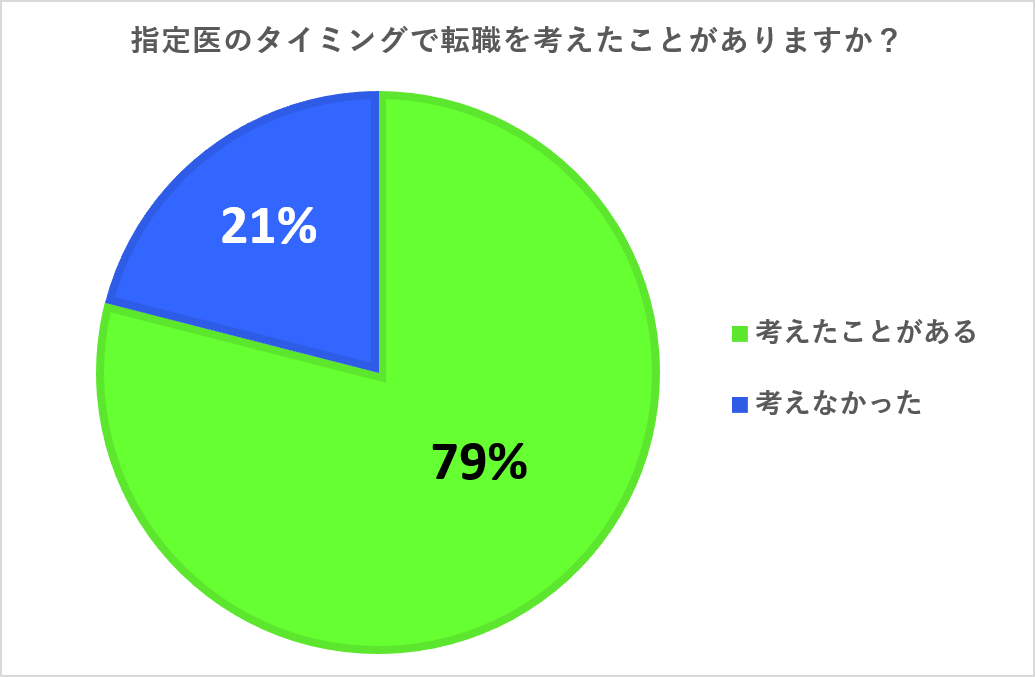
(※弊社へご相談いらした先生方(500人を対象)にアンケートを行なった結果)
以上のように8割近い先生が「指定医の取得のタイミングで転職を考えたことがある」と回答しています。
しかし、指定医の取得後すぐの転職は、指定医業務が十分に行なえない・指定医としての経験値が十分に積めなくなるリスクもある為、転職先の医療機関は慎重に選ぶ必要があります。
では実際に、指定医取得後にどのような転職事例があるのかを以下に紹介します。
取得後の転職事例
事例1:男性・当時34歳の医師のケース
指定医取得後、自身の興味のあった児童思春期の患者をもっと診たいという意向から、該当症例の多い病院へ転職。
入職時の条件としては週4日勤務で当直は週1日、年収は1500万円でスタート。
その後、専門外来を行なっている先生に付いて、指導やアドバイスを受けながら勤務している。
事例2:男性・当時41歳の医師のケース
指定医の取得後しばらくは御礼奉公として、指定医の取得をした病院にて勤務。
その後、給与条件を重視した転職を希望し、条件アップが叶った急性期病院へ転職。
入職時の条件は、週5日勤務で当直は週1日、年収は2000万円でスタート。
現在は医局長として、さらに昇給があり勤務を続けている。
事例3:女性・当時34歳の医師のケース
指定医の取得後に複数の急性期病院で勤務を続けてきたが、お子さんが産まれるタイミングで産休と育休を取得、その後復帰を目指し転職活動を行う。
当初、慢性期病院を想定していたが、福利厚生や女性医師に配慮のある急性期病院に転職。
入職時の条件は、週4日勤務で当直は免除、年収は1300万円でスタート、さらにお子さんが急に熱を出した際には休暇の取得や早退も許される条件。
現在は入職後2年目に入り子育てと両立の勤務を続けている。
事例4:女性・当時31歳の医師のケース
指定医の取得後に母親の介護に力を入れる為、常勤先を持たず、2つの医療機関でトータル週3日の非常勤勤務をスタート。
クリニックでは終了時間が遅くなりがちの為、精神単科病院と総合病院にて共に時給10,000円で勤務。
現在も母親との時間を大切にしながら、2か所の病院で精神科医としての勤務を続けている。
事例5:男性・当時56歳の医師のケース
元々の専門科目は外科であったが、精神科医へ転科し、その後指定医を取得。
指定医の取得が叶った為、今後は慢性期病院での比較的ゆったり勤務を希望し転職。
入職時の条件は週4日勤務で当直は免除、年収は1700万円でスタート。
外科~精神科とこれまで急性期病院での勤務が多かった為、現在の慢性期病院での勤務は、休日の過ごし方も変わり、充実したライフスタイルを送っている。
事例6:男性・当時32歳の医師のケース
将来的に開業を目指し、指定医と専門医(精神神経学会)が取得できたタイミングで、クリニックの院長職としての勤務を希望。
その後、病院のサテライトクリニックの院長職案件があり、将来的に開業の意向がある事を了承してもらい転職。
入職時の条件は週4.5日勤務で年収は1650万円でスタート。
現在は日々外来数の増加を目指しながら、病院への患者紹介を行ない、法人の理事(院長)としての勤務を続けている。
事例7:男性・当時46歳の医師のケース
企業で一般職を経験後に医学部に入学し、医師免許を取得。
そして企業時代から興味のあった精神科へ進み指定医を目指す。
急性期病院にて経験を積み、指定医の取得後は給与重視の転職を希望する。
その後、ある地方の病院で希望する条件が通り、引越しを伴い転職。
入職時の条件は週4日勤務で当直は週1日、年収は2500万円でスタート。
現在もオンオフしっかり、同病院にて勤務を続けている。
精神保健指定医は、多くの精神科の先生方が目指す国家資格でもありますが、取得に向けてルール変更や精神保健福祉法の改正も行われており、その度にアップデートが必要です。
また指定医取得後のキャリアやそのタイミングについても慎重に考えるべきだと思います。
このあたりの動向や情報は、常にアップデートしながら既に弊社とお付き合いのある先生方や、今後弊社にご相談・お問い合わせの先生方と共有していきたいと思っております。

